Tempo de leitura: 10 minutos.
A crise hipertensiva é caracterizada por severa e abrupta elevação dos níveis pressóricos, possuindo valores de pressão arterial sistólica (PAS) ≥ 180 mmHg e/ou pressão arterial diastólica (PAD) ≥ 120 mmHg. As lesões de órgãos-alvo podem ou não estar presentes.
Definição de crise hipertensiva
A crise hipertensiva acomete cerca de 1% da população hipertensa do Brasil e corresponde a 0,5% de todos os atendimentos de emergência hospitalar. De acordo com a literatura, a crise hipertensiva é definida como valores de PAS ≥ 180 mmHg e/ou PAD ≥ 120 mmHg, entretanto na prática, valores inferiores a estes merecem igual atenção.
Classificação da crise hipertensiva
A crise hipertensiva (CH) pode se apresentar de três formas distintas, sendo elas a pseudocrises hipertensiva, urgência hipertensiva e emergência hipertensiva. Tal classificação pode ser realizada através da anamnese, exame físico e exames complementários.
- Pseudocrises hipertensiva
A pseudocrise hipertensiva (PH) é condição comum no atendimento em setores de emergência. Caracteriza-se por elevação da pressão arterial (PA) sem lesões de órgãos-alvo (LOA) e sem risco imediato de morte. Tal situação ocorre geralmente em pessoas que passaram por algum evento emocional, doloroso ou por alguma situação que gerou desconforto (enxaqueca, tontura, ansiedade). O aumento dos níveis pressóricos possui relação causal entre a sintomatologia do paciente.
- Urgência hipertensiva
A urgência hipertensiva (UH) se caracteriza por elevações da PA, sem LOA e sem risco de morte iminente, fato esse que permite redução mais lenta dos níveis pressóricos em um período de 24 a 48 horas. Dito isso, os anti-hipertensivos orais são os medicamentos de escolha no tratamento.
- Emergência hipertensiva
A emergência hipertensiva (EH) apresenta elevação acentuada da PA associada à LOA e risco imediato de morte, fato que requer redução rápida e gradual dos níveis tensionais em minutos a horas, com monitoração intensiva e uso de fármacos endovenosos. Os valores pressóricos não são os principais fatores que caracterizam uma emergência, contudo as LOA sim. Tais lesões podem se manifestar no sistema cardiovascular, nervoso, renal e na gestação.
O acidente vascular cerebral isquêmico e edema agudo de pulmão são as situações mais encontradas nas EH. A tabela abaixo mostra as principais clínicas da emergência hipertensiva.
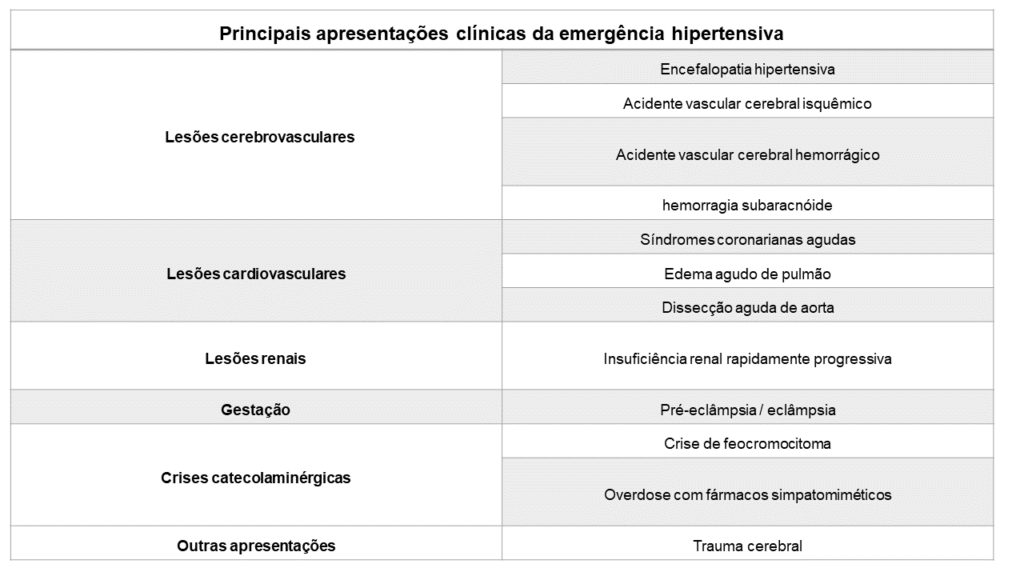
- Avaliação clínica e laboratorial
Saber diferenciar o tipo de crise hipertensiva é fundamental durante o manejo do paciente. Por esse motivo, a anamnese e o exame físico são realizados.
A avaliação clínica inicial deve conter uma entrevista dirigida e o médico deve questionar o paciente a respeito do histórico dos níveis de PA, duração da história da hipertensão arterial, sintomas relacionados às lesões de órgãos-alvo (dor torácica, dispneia, cefaleia, sincope, déficits motores ou visuais), medicamentos em uso com possíveis efeitos de elevação da PA, uso de drogas ilícitas, história de síndrome da apneia obstrutiva do sono e sintomas sugestivos de causa secundária da hipertensão arterial.
O exame físico deve ser objetivo, com foco na aferição adequada da pressão arterial e nos sinais de descompensação de órgãos-alvo. A obtenção dos valores pressóricos deve ser obtida de maneira correta, sendo aferida em ambos os membros, tomando o pior valor como referência, e realizar no mínimo três coletas de pressão; a palpação de pulsos periféricos deve ser feita visando a detecção de assimetria ou ausência de pulsos; deve-se aferir frequência cardíaca (FC) e respiratória além de mensurar a saturação de oxigênio; a ausculta cardíaca deve avaliar a presença de sopros enquanto a ausculta dos pulmões é importante para detecção de congestão pulmonar. Exame neurológico cuidadoso e exame de fundo de olho para avaliar a retina também são obrigatórios no paciente com suspeita de crise hipertensiva. Para maiores informações sobre aferição da pressão arterial, acesse nosso texto sobre diagnóstico e classificação da pressão arterial.
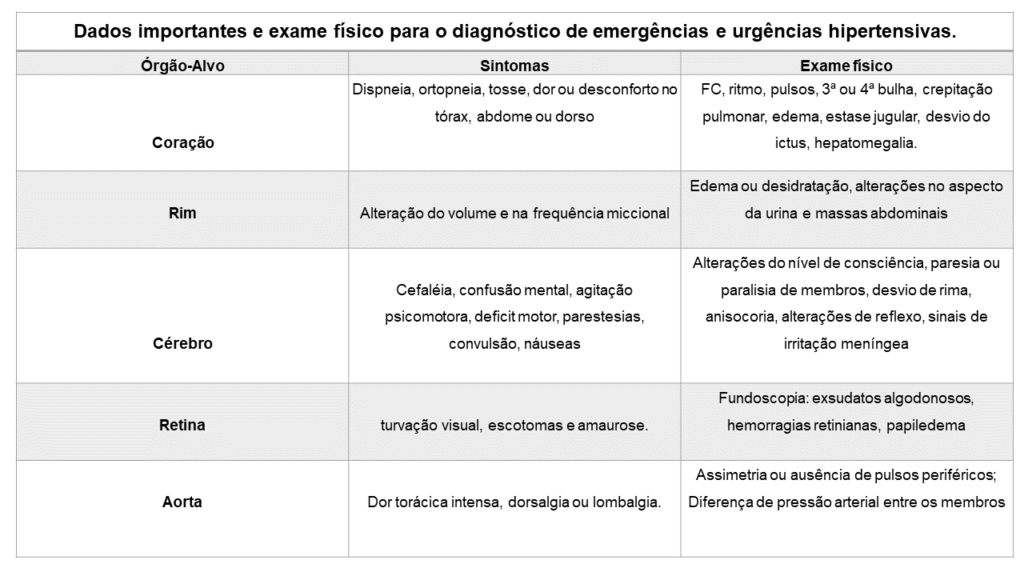
- Tratamento da crise hipertensiva
O tratamento para pacientes com crise hipertensiva é variável e depende da classificação em que ela se encontra.
- Tratamento da pseudocrise hipertensiva
A pseudocrises hipertensiva possui tratamento direcionado para a causa que desencadeou o ascenso dos níveis pressóricos e não para a PA propriamente dita. Os fármacos empregados nessa situação são geralmente analgésicos e/ou ansiolíticos e os pacientes não apresentam necessidade de internação. Caso o paciente faça uso de anti-hipertensivos, o mesmo deve ser orientado sobre a aderência ao tratamento e, caso necessário, ajuste das doses.
- Tratamento da urgência hipertensiva
Nos casos de urgência hipertensiva, o paciente não apresenta LOA e sinais de morte iminente. Sendo assim, os valores pressóricos podem baixar de forma mais lenta (em 24 a 48 horas). O manejo terapêutico deve ser feito com agentes anti-hipertensivos administrados por via oral, que tenham início de ação e tempo de duração da ação relativamente curtos, tais como o captopril e a clonidina. Em geral, o paciente deve ser observado por algumas horas em ambiente calmo com o objetivo de reduzir a PA e controlar os sintomas. Quando normalizar os sintomas, o paciente pode ser liberado, devendo retornar em consulta médica dentro de 72 horas.
- Tratamento da emergência hipertensiva
A emergência hipertensiva é uma situação extrema que apresenta LOA e risco de morte iminente nos pacientes. Por esse motivo, o tratamento em questão deve ser realizado por agentes anti-hipertensivos endovenosos (EV), tendo como principais opções a nível de Brasil o nitroprussiato de sódio (principal), nitroglicerina, labetalol, esmolol, metoprolol, hidralazina e enalaprilato. No que diz respeito ao controle pressórico, a monitorização da PA deve ser rigorosa e realizada a cada 5 a 10 minutos. Adultos devem ser internados em unidade de terapia intensiva para monitorização contínua da PA e das lesões de órgãos alvo.
A diminuição da PA deve ser programada, levando-se em conta que não é necessária a normalização da pressão arterial, mas sim uma redução rápida, com uma meta geral de redução menor ou igual a 25% na primeira hora, até uma pressão arterial de 160/100 -110 mmHg em duas a seis horas, atingindo valores próximos a 135/85 mmHg em 24 a 48 horas. Entretanto, a depender da emergência hipertensiva as metas pressóricas podem mudar.
- Sistema cardiovasculares
As emergências cardiovasculares devem ser corrigidas o mais rápido possível, em especial a dissecção de aorta, pois a mortalidade desta complicação é muito alta e diretamente relacionada aos níveis de PA. O manejo inicial desta patologia envolve o controle de dor e o uso de anti-hipertensivos EV com o objetivo de atingir uma FC < 60bpm e PAS entre 100 e 120mmHg nos primeiros 20 minutos. Um betabloqueador (metoprolol, labetalol, esmolol) deve ser iniciado antes do nitroprussiato de sódio, uma vez que esse medicamento eleva a FC e a velocidade de ejeção do ventrículo esquerdo, piorando o quadro em questão.
A isquemia do miocárdio possui uma meta de PAS entre 120 e 140 mmHg e PAD entre 70 e 80mmHg. O alvo terapêutico pode ser alcançado utilizando nitroglicerina (indicado nas primeiras 48 horas desde que não haja contraindicações), esmolol ou metoprolol. O uso de nitroprussiato de sódio e hidralazina não está recomendado, pois esses fármacos podem promover o roubo de fluxo coronário e prejudicar ainda mais a situação.
O edema agudo de pulmão é a emergência hipertensiva mais comum, sendo a disfunção do ventrículo esquerdo e a isquemia miocárdica as principais causas. Os anti-hipertensivos de escolha são a nitroglicerina e o nitroprussiato de sódio. A morfina e o diurético e alça (furosemida) também podem ser empregados, pois desempenham um papel interessante ao diminuir a sintomatologia e melhorar o controle de PA do paciente. O CPAP (pressão positiva continua nas vias aéreas) é uma medida de ventilação não invasiva que pode ser utilizada a fim de reduzir o edema pulmonar e o retorno venoso, contribuindo para a estabilização da descompensação pulmonar.
- Sistema nervoso central
A pressão arterial nas emergências neurológicas deve ser reduzida com mais cautela, mantendo em níveis não tão modestos nas primeiras horas, com a normalização sendo recomendada apenas após 24 a 48 horas.
A encefalopatia hipertensiva é caracterizada por sinais e/ou sintomas de edema cerebral secundário à elevação súbita da PA e associado à disfunção neurológica. É mais comum em hipertensos crônicos, mas pode ocorrer em indivíduos normotensos que apresentam aumento repentino e sustentado da PA. Além do quadro clínico sugestivo, o exame de fundo de olho auxilia no diagnóstico ao evidenciar papiledema, exsudatos e hemorragias. O tratamento inicial consiste em redução da PA de forma lenta (< 25% da PA média no primeiro dia), com o objetivo de evitar hipoperfusão cerebral e perda do mecanismo de autorregulação. O nitroprussiato de sódio mais um anti-hipertensivo oral é a terapêutica de escolha, uma vez que facilita o controle da PA ao introduzir os dois fármacos de forma simultânea.
A hipertensão é o principal fator de risco para o desenvolvimento do acidente cerebral encefálico (AVE). No AVE isquêmico durante a fase aguda, a PA normalmente diminui espontaneamente em 90 a 120 minutos. Nos casos em que a trombólise é recomendada, deve-se reduzir a PA para níveis menores que 185/110mmHg antes da fibrinólise e nas primeiras 24h após a trombólise, manter a PA < 180/105mmHg. Uma redução da PA em 15% pode ser feita nos casos de pressão muito elevada (≥ 220/120mmHg). Já nos casos de AVE hemorrágico, o objetivo do controle da PA é evitar a expansão do hematoma, a piora neurológica e do prognóstico do paciente. Nos casos com apresentação aguda, ou seja, evolução menor a 6 horas, deve-se considerar a redução da PA com anti-hipertensivo EV se a PAS estiver acima de 220 mmHg, contudo valores abaixo de 140 mmHg não apresenta benefício para o paciente. Dito isso, o alvo terapêutico para esses pacientes é PAS menor a 180 mmHg. O labetalol é a primeira escolha, sendo o nitroprussiato de sódio e a nicardipina as terapêuticas alternativas.
- Gravidez
A pré-eclâmpsia é o aparecimento de hipertensão arterial sistêmica (HAS) e proteinúria (> 300mg/24h) após a 20ª semana de gestação em mulheres previamente normotensas. Já a eclâmpsia corresponde à pré-eclâmpsia complicada por convulsões que não podem ser atribuídas a outras causas. Dito isso, o tratamento da crise hipertensiva na gestação tem como objetivo estabilizar os sinais vitais da mãe e manter o bem estar fetal.
O tratamento medicamentoso de urgência está indicado quando a PAS estiver > 155 a 160mmHg na presença de sinais premonitórios, tais como cefaleia importante, dor no lado direito do abdômen, alterações visuais, redução da diurese. A hidralazina EV é a droga de escolha, porém o nitroprussiato de sódio pode ser considerado nos casos de iminência de parto, na presença de edema agudo de pulmão e HAS grave e refratária.
O sulfato de magnésio é indicado tanto no tratamento quanto na prevenção das crises convulsivas durante a eclâmpsia.
Referência:
Barroso et al. Diretrizes Brasileiras de Hipertensão Arterial – 2020. Arq Bras Cardiol. 2021; 116(3):516-658. DOI: https://doi.org/10.36660/ abc.20201238.
Black HR, Elliott WJ. Hypertension: A Companion to Braunwald’s Heart Disease. 2a ed. Philadelphia, PA: Elsevier (Saunders); 2013. p. 390-4.
KASPER, Dennis L. et al. Harrison’s Manual of medicine. 20. ed. McGraws-Hill Education, 2020.
Malachias MVB, Barbosa ECD, Martim JFV, Rosito GBA, Toledo JY, Passarelli O Jr. 7th Brazilian Guideline of Arterial Hypertension: Chapter 14 – Hypertensive Crisis. Arq Bras Cardiol. 2016;107(3 Suppl 3):79-83
Martin JFV, Ribeiro JM. Urgências e Emergências Hipertensivas. In: Moreira MCV, Montenegro ST, Paola AAV, editores. Livro Texto da Sociedade Brasileira de Cardiologia. 2a ed. Barueri: Manole; 2015. p. 922-30
Nobre F, Chauchar F, Viana JM, Pereira GJ, Lima NK. Evaluation of the medical care of patients with hypertension in an emergency department and in ambulatory hypertension unit. Arq Bras Cardiol. 2002;78(2):156-61.
Reuler JB, Magarian GJ. Hypertensive emergencies and urgencies: definition, recognition, and management. J Gen Intern Med. 1988;3(1):64-74.
Varounis C, Katsi V, Nihoyannopoulos P, Lekakis J, Tousoulis D. Cardiovascular Hypertensive Crisis: Recent Evidence and Review of the Literature. Front Cardiovasc Med. 2017;3:51.
Vilela-Martin et al. Posicionamento Luso-Brasileiro de Emergências Hipertensivas – 2020. Arq. Bras. Cardiol. vol.114 no.4 São Paulo abr. 2020 Epub 29-Maio-2020.
Whelton PK, Carey RM, Aronow WS, Casey DE Jr, Collins KJ, Dennison Himmelfarb C, et al. 2017 ACC/AHA/AAPA/ABC/ACPM/ AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Hypertension. 2018;71(6):e13-e115.